Bilan des groupes de médecine (GMF) de famille après 20 ans d’existence – Un modèle à revoir en profondeur
26 mai 2022
Vingt ans après la création des groupes de médecine de famille (GMF), et alors que le gouvernement prévoit accroître leur rôle et leur financement au cours des prochaines années, un bilan de ce modèle s’impose. Cette note socioéconomique démontre que les GMF n’ont pas rempli leurs promesses, et cela, malgré le soutien indéfectible des gouvernements successifs et les fonds publics considérables investis dans ces cliniques en grande majorité privées. Ce modèle de première ligne concurrent des centres locaux de services communautaires (CLSC) n’a pas permis d’atteindre les trois objectifs pourtant au cœur de sa mission : accroître l’accès de la population aux médecins de famille, favoriser le désengorgement des urgences et améliorer l’accès aux services psychosociaux de première ligne. L’analyse montre finalement que le modèle des GMF est étroitement associé à la consolidation d’une « médecine inc. » de première ligne.
Table des matières
Introduction
Les groupes de médecine de famille ont été créés en 2002 à l’initiative du Parti québécois et de son ministre de la Santé et des Services sociaux, François Legault, avec pour objectif principal de renforcer l’accès aux médecins de famille1. Depuis, ils sont devenus « le modèle phare de l’organisation des soins et services de santé de première ligne au Québec2 ». En cela, ils occupent une fonction cruciale au sein du système de santé.
En effet, les services de première ligne correspondent à ce qu’il est convenu d’appeler la « porte d’entrée » du réseau de la santé et des services sociaux. Ils sont constitués de services courants (médecine de famille, vaccination, accueil psychosocial, consultation en santé mentale, cours prénataux, prises de sang, prévention et promotion de la santé, etc.) qui peuvent être dispensés dans des cliniques ou des établissements de proximité et qui ne nécessitent pas d’interventions spécialisées pratiquées en centres hospitaliers ou en institutions.
Il est largement reconnu que le développement et la consolidation d’une première ligne forte sont centraux dans une organisation efficace des services de santé et des services sociaux. La « primauté des services de première ligne » est d’ailleurs affirmée par le ministère de la Santé et des Services sociaux (MSSS) depuis de nombreuses années, et l’amélioration de l’accès à ces services est un des objectifs centraux des plans stratégiques successifs du ministère, notamment parce qu’elle est vue comme un moyen d’atteindre un autre des objectifs principaux du MSSS : « réduire l’encombrement des urgences3 » .
Depuis le début des années 2000, le modèle des GMF, basé essentiellement sur des cliniques médicales privées, est au cœur de la stratégie du MSSS pour atteindre ces deux objectifs4. Le Québec s’était pourtant doté, au moment de la création du système public de santé et de services sociaux en 1971, d’un modèle public de prestation des services de première ligne unique au monde et reconnu à l’international pour son originalité et son caractère innovateur : les centres locaux de services communautaires5.
Ces établissements publics, gérés démocratiquement sur une base locale, étaient destinés à offrir la gamme complète des services de santé et des services sociaux de première ligne, avec une mission axée sur la prévention et le développement communautaire. Or, les médecins de famille ont refusé d’adhérer au modèle, qui supposait leur intégration au réseau public en tant que salarié·e·s de l’État, préférant continuer à pratiquer dans leurs cliniques privées et préserver leur statut de petits entrepreneurs de la santé6.
La création des GMF a d’abord signifié le développement, en parallèle du réseau des CLSC, d’une première ligne médicale correspondant à cette préférence des médecins. Depuis, fort du soutien financier et organisationnel des différents gouvernements, ce modèle principalement privé de prestation de services a largement remplacé celui des CLSC.
En effet, malgré les nombreux ratés des GMF et les critiques du modèle formulées dans différents rapports7, un nouveau programme de transfert de ressources professionnelles des CLSC vers les GMF a été instauré en 2015-2016 par le Parti libéral du Québec et son ministre de la Santé et des Services sociaux, Gaétan Barrette. Avec ce programme, on atrophiait les CLSC en les vidant d’une partie de leurs ressources tout en élargissant le mandat des GMF, qui visaient désormais à favoriser l’accès aux services médicaux, mais aussi aux services sociaux de première ligne.
Ce virage des CLSC vers les GMF a trouvé une nouvelle consécration dans le plan postpandémie de « refondation » du réseau annoncé par le gouvernement caquiste de François Legault en mars 2022, dans lequel les CLSC sont relégués loin derrière les GMF, qui sont pour leur part placés au cœur de la « première ligne du futur8 ».
Dans une publication précédente, l’IRIS a réalisé une comparaison systématique des CLSC et des GMF9. Cette première analyse du modèle des GMF avait permis de montrer ses limites importantes par rapport à celui des CLSC et d’exposer les risques de médicalisation des problèmes sociaux ainsi que les impacts potentiels du transfert de ressources professionnelles sur l’accès aux services. Alors que les GMF fêtent cette année leur vingtième anniversaire et que le gouvernement a conclu au printemps 2021 une entente avec la Fédération des médecins omnipraticiens du Québec (FMOQ) pour élargir leur rôle et augmenter leur financement10, la présente note socioéconomique vise à faire un bilan de ce modèle.
Après avoir expliqué ce que sont les GMF en en faisant un portrait global, l’analyse portera sur les trois dimensions suivantes : 1) l’évolution du financement public direct et indirect des GMF ; 2) les formes d’entreprise adoptées par les GMF privés ; 3) l’évaluation du modèle et de sa capacité à remplir ses principales fonctions.
1. Portrait général des GMF : des entreprises privées financées par des fonds publics
Comme son nom l’indique, un GMF est avant tout un regroupement de médecins de famille qui s’associent pour partager des ressources, dont un important financement public, et pour travailler en équipe, ce qui doit en théorie permettre un meilleur accès aux médecins du groupe pour leur patientèle. Précisons d’emblée que les médecins d’un même GMF ne pratiquent pas nécessairement toutes et tous dans le même lieu physique. Un GMF peut regrouper des médecins œuvrant dans différents « sites », qui sont la plupart du temps des cliniques médicales privées, mais qui peuvent également être des installations d’établissements publics (CLSC, hôpitaux).
Il existe donc des GMF publics, qui regroupent des médecins œuvrant dans une ou plusieurs installations publiques ; des GMF privés, qui regroupent des médecins pratiquant dans une ou plusieurs cliniques privées ; et des GMF dits « mixtes », qui regroupent des médecins pratiquant en cliniques privées et d’autres pratiquant en établissements publics. Nous verrons toutefois que la grande majorité des GMF sont privés.
Pour obtenir le statut de GMF, un regroupement de médecins doit répondre à certaines exigences visant à favoriser l’accès à ses services, telles que :
- avoir un nombre minimal de patient·e·s inscrit·e·s auprès de l’ensemble des médecins du groupe ;
- offrir un nombre d’heures de service hebdomadaire minimal ;
- maintenir un taux d’assiduité minimal de 80 %11 ;
- respecter certaines exigences informatiques, notamment l’utilisation du dossier médical électronique.
En échange du respect de ces conditions, les GMF reçoivent du ministère de la Santé et des Services sociaux un financement annuel pour l’embauche d’infirmières, un financement annuel pour leurs frais de fonctionnement (administration et opération), en plus d’un financement ponctuel versé au moment de l’ouverture du GMF pour couvrir les frais de démarrage et d’aménagement des locaux. Le montant des subventions annuelles dépend de la taille du GMF, définie en fonction du nombre de patient·e·s inscrit·e·s auprès des médecins du groupe.
Depuis 2015, les GMF peuvent également recevoir du MSSS un financement annuel pour couvrir les frais d’entente avec des pharmacien·ne·s afin que ceux-ci offrent des services dans leurs locaux. Les GMF bénéficient de plus de ressources professionnelles (travailleuses sociales et travailleurs sociaux, psychologues, ergothérapeutes, nutritionnistes, etc.) qui leur sont octroyées gratuitement par les établissements publics du réseau – c’est-à-dire les centres intégrés de santé et de services sociaux (CISSS) et les centres intégrés universitaires de santé et de services sociaux (CIUSSS) –, qui puisent ces ressources dans leur « mission CLSC ». Les professionnel·le·s transféré·e·s vers les GMF par les CISSS et les CIUSSS restent officiellement à l’emploi des établissements publics et continuent d’être rémunéré·e·s à même leurs budgets. Le nombre de ressources transférées dépend également de la taille du GMF.
À la suite de l’entente conclue en 2021 avec la FMOQ, de nouvelles exigences se sont ajoutées pour les GMF, dont celle de participer au déploiement du guichet d’accès à la première ligne annoncé dans le plan de refondation du réseau en offrant certaines disponibilités pour les patient·e·s sans médecin de famille. Le nombre de plages de disponibilité devra toutefois être négocié au cas par cas, ce qui signifie qu’aucune cible claire ou contraignante n’est définie dans la nouvelle version du programme GMF12. En contrepartie, les GMF profiteront d’une bonification de leur financement pour le fonctionnement, qui sera indexé rétroactivement, ainsi que d’une augmentation du nombre de ressources professionnelles transférées.
À ce « programme GMF » de base s’ajoutent deux autres types de GMF : les GMF-réseaux (GMF-R) et les GMF universitaires (GMF-U). Les GMF-R correspondent aux « supercliniques » dont la création avait été annoncée par le ministre Gaétan Barrette en 201613. Ils ont pour objectif principal « de répondre aux besoins semi-urgents ou urgents simples en première ligne14 » et de favoriser le désengorgement des urgences hospitalières en offrant des services bonifiés par rapport à ceux des GMF. Ces services bonifiés comprennent des heures de service étendues, des services de prélèvement et d’imagerie médicale simple et un nombre annuel minimal de consultations pour des patient·e·s non inscrit·e·s auprès du GMF. Les GMF-R reçoivent du financement supplémentaire pour leurs frais de fonctionnement et des ressources professionnelles qui s’ajoutent à celles déjà prévues par le programme GMF.
Les GMF-U « se distinguent des GMF par leur reconnaissance universitaire en matière d’enseignement15 ». Ils ont pour mission d’offrir des services médicaux et professionnels de première ligne à la population, mais également d’accueillir et de former des médecins résident·e·s, ainsi que des étudiant·e·s en médecine et d’autres types de professionnel·le·s en stage ou en formation. Comme pour les GMF-R, des ressources financières et professionnelles supplémentaires à celles prévues par le programme GMF sont octroyées aux GMF-U, qui varient selon leur taille.
Le tableau 1 présente un portrait sommaire du nombre et du pourcentage des différents types de GMF, en précisant pour chaque catégorie la proportion de GMF privés, publics et mixtes. On y constate que près des trois quarts des GMF et la presque totalité des GMF-R sont entièrement privés, alors que les GMF-U sont majoritairement publics.
2. Évolution du financement public des GMF : une privatisation au détriment du réseau public
Bien que les GMF soient en grande majorité des entreprises privées, ils sont essentiellement financés par des fonds publics. Le financement public des GMF provient de trois sources principales :
- les CISSS et les CIUSSS, qui financent indirectement l’ensemble des GMF par le biais des ressources professionnelles transférées (c’est aussi par les établissements publics que transite le financement du MSSS destiné aux GMF publics pour leurs frais d’aménagement et de fonctionnement) ;
- le MSSS, qui verse directement aux GMF privés une partie de leur financement (notamment celui qui concerne les services de pharmacien·ne·s ainsi que les frais d’aménagement et de fonctionnement)16 ;
- la Régie de l’assurance maladie du Québec (RAMQ), qui rémunère les médecins (les services médicaux offerts en GMF étant couverts par le régime public) et qui verse certains forfaits et compensations financières spécifiques aux médecins pratiquant en GMF.
Les données concernant le financement versé par les CISSS et les CIUSSS sont tirées des rapports financiers publiés annuellement par ces établissements17, alors que celles concernant la RAMQ ont été obtenues grâce à une demande d’accès à l’information. Précisons toutefois que le portrait du financement public des GMF présenté ici est incomplet puisque au moment où ces lignes étaient écrites, notre demande d’accès à l’information concernant le financement octroyé directement par le MSSS n’avait pas encore obtenu de réponse. Nous proposerons néanmoins certaines estimations pour évaluer ces sommes.
2.1 Financement versé par les CISSS et les CIUSSS
Depuis la mise en place du programme de transfert de ressources en 2015, le financement versé aux GMF, GMF-R et GMF-U par les CISSS et les CIUSSS a connu une croissance importante. Au total, ce financement est passé de 125 millions de dollars en 2016-2017 à 179 millions en 2020-2021, ce qui représente une croissance de 43 % en 4 ans (graphique 1).
Graphique 1
Financement des GMF, GMF-R et GMF-U versé par les CISSS et les CIUSSS (M$)
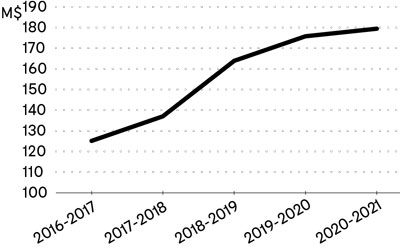
Source: CISSS et CIUSSS, Rapports financiers, Formulaire AS-471, 2016-2017 à 2020-2021. Calculs d e l’IRIS
Si on exclut l’année pandémique, non représentative de l’évolution normale des dépenses en santé et services sociaux, cette croissance a été de 40 % entre 2016-2017 et 2019-2020, ce qui est deux fois plus rapide que la croissance du nombre de GMF, qui a été de 20 % durant la même période. Une telle augmentation du financement d’organisations majoritairement privées est particulièrement élevée si on la compare à l’évolution générale des dépenses dans le réseau sociosanitaire public. Ainsi, entre 2016-2017 et 2019-2020, la croissance de l’ensemble des dépenses des établissements publics du réseau pour les services à la population18 n’a été que de 27,5 % (graphique 2).
Graphique 2
Croissance du nombre d e GMF, du financement des GMF, GMF-R et GMF-U par les CISSS et les CIUSSS et des dépenses du « Programme services à la population » (2016-2017 = 100)
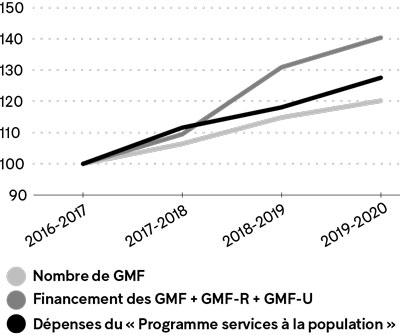
Sources : CISSS et CIUSSS, Rapports financiers, Formulaire AS-471, 2016-2017 à 2019-2020; Ministère des Finances, Comptes publics, États financiers consolidés du gouvernement du Québec, volume 2, 2016-2017 à 2019-2020; MSSS, Demande d’accès à l’information. Calculs d e l’IRIS
Une comparaison avec les dépenses plus spécifiquement liées à la « mission CLSC » des CISSS et des CIUSSS aurait également été pertinente, mais ces dépenses ne sont plus comptabilisées depuis la réforme de 201519. Les données disponibles montrent toutefois que, durant les 3 années ayant précédé la fusion des établissements, soit de 2011-2012 à 2014-2015, la croissance des dépenses pour la mission CLSC a été de 17 %, une augmentation 2,4 fois moins rapide que celle de 40 % constatée pour les GMF durant les 3 années précédant la pandémie. En fait, en 6 ans, la croissance du financement de la mission CLSC des établissements, qui a été de 35 % entre 2008-2009 et 2014-2015, n’a pas réussi à atteindre celle du financement des GMF au cours des 3 années prépandémiques20.
Voyons maintenant comment se répartit le financement versé aux GMF par les CISSS et les CIUSSS. Sur les 179 millions de dollars versés aux GMF, GMF-R et GMF-U en 2020-2021, 121 millions (67,7 %) ont été consacrés au programme GMF de base (dont bénéficient également les GMF-R et GMF-U), auxquels se sont ajoutés 16 millions (8,6 %) pour le financement spécifique des GMF-R et 43 millions (23,7 %) pour celui des GMF-U (graphique 3).
Graphique 3
Répartition du financement versé par les CISSS et les CIUSSS, par type d e programme GMF, 2020-2021
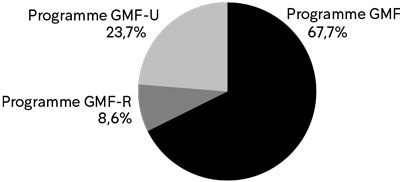
Sources :CISSS et CIUSSS, Rapports financiers, Formulaire AS-471, 2020-2021. Calculs d e l’IRIS
Si le financement des GMF-R par les CISSS et les CIUSSS peut sembler relativement peu élevé, surtout lorsqu’on le compare à celui des GMF-U, qui sont pourtant moins nombreux, il faut rappeler qu’une partie non négligeable du financement des GMF privés (notamment celui qui concerne les frais d’aménagement et de fonctionnement) n’est pas comptabilisée ici puisqu’elle leur est versée directement par le MSSS. Or, la grande majorité des GMF-R sont privés, alors que la totalité du financement versé pour le programme GMF-U transite par les CISSS et les CIUSSS.
Les chiffres présentés jusqu’à maintenant pourraient donner l’impression que les ressources allouées aux GMF par les CISSS et les CIUSSS le sont principalement sous une forme financière. Or, il est important de préciser que la plus grande partie de ce « financement » est octroyé sous forme de ressources humaines. Ainsi, dans le tableau 2, les sommes correspondent en fait majoritairement à la valeur pécuniaire des heures de travail dispensées en GMF par les professionnel·le·s (infirmières, travailleuses sociales et travailleurs sociaux, psychologues, etc.) qui leur sont transféré·e·s par les établissements publics. En cela, les graphiques précédents reflètent avant tout la privatisation des services provoquée par l’instauration en 2015 du programme de transfert de ressources professionnelles.
Le tableau 2 montre aussi que les infirmières constituent la majorité du personnel transféré vers les GMF. Cependant, c’est du côté des autres professionnel·le·s que la croissance des ressources transférées est la plus rapide depuis 2018-2019, moment où les données par catégorie professionnelle ont commencé à être disponibles. Ainsi, le graphique 4 montre que, pour le programme GMF, la croissance du transfert de personnel infirmier a été de 7,8 % en 2 ans, alors qu’elle a été de 32,5 % dans le cas des travailleuses sociales et des travailleurs sociaux, et de 27 % dans le cas des autres professionnel·le·s.
Graphique 4
Croissance du financement des ressources professionnelles allouées pour le programme GMF par les CISSS et les CIUSSS(2018-2019 = 100)
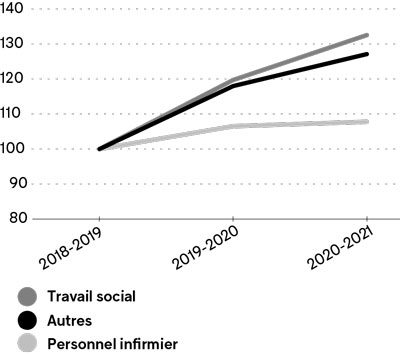
Sources : CISSS et CIUSSS, Rapports financiers, Formulaire AS-471, 2018-2019 à 2020-2021. Calculs d e l’IRIS.
Il faut dire que l’octroi de personnel infirmier aux GMF ne date pas de l’instauration en 2015 du programme de transfert de ressources, mais existait dès la création des GMF au début des années 2000. De plus, l’affectation de personnel infirmier en GMF fait l’objet d’un financement spécifique de la part du MSSS, ce qui n’est pas le cas pour les professionnel·le·s en travail social, en psychologie, en ergothérapie et autres, qui sont transféré·e·s à même les ressources des CISSS et des CIUSSS, sans ajout de ressources supplémentaires21.
Autrement dit, dans le cas des ressources professionnelles non infirmières, le transfert vers les GMF signifie une perte nette pour la mission CLSC des CISSS et des CIUSSS. Comme nous le verrons dans la section 3, ce transfert a des conséquences importantes sur l’accès aux services psychosociaux de première ligne.
2.2 Financement versé par le MSSS et par la RAMQ
Comme cela a été mentionné dans la section précédente, seule une petite partie du financement des GMF pour couvrir leurs frais de fonctionnement est représentée dans les rapports financiers des CISSS et des CIUSSS puisque, dans le cas des GMF privés, ces sommes leur sont versées directement par le MSSS. On ne connaît pas non plus les sommes octroyées par le MSSS aux GMF privés pour financer les services de pharmacien·ne·s, et notre demande d’accès à l’information auprès du MSSS pour connaître le détail de ces sommes est restée sans réponse.
On sait néanmoins que « [p]our l’exercice 2020-2021, les dépenses non récurrentes du Programme [GMF] s’élèvent à 195 095 086 $22 ». En soustrayant de ce montant la somme inscrite dans les rapports financiers annuels des CISSS et des CIUSSS pour le financement du programme GMF, on peut estimer à 74 millions de dollars le financement versé directement aux GMF privés par le MSSS. À cela s’ajoutent les sommes octroyées par le MSSS aux GMF-R privés pour leurs frais de fonctionnement. En multipliant les sommes prévues au programme GMF-R par le nombre de GMF-R privés en fonction de leur taille, on peut estimer ce financement à 4,3 millions pour 2020-2021, pour un total de 78,3 millions de dollars versés directement par le MSSS aux GMF et GMF-R privés23.
Outre le transfert de ressources professionnelles et les subventions versées pour couvrir leurs frais de fonctionnement et autres dépenses, les médecins qui pratiquent en GMF bénéficient également d’un financement spécifique versé par la RAMQ sous forme de forfaits et de compensations financières. La RAMQ distingue le financement versé aux médecins rémunéré·e·s à honoraires fixes ou à tarifs horaires (qui pratiquent en GMF publics) et celui octroyé aux médecins rémunéré·e·s à l’acte (qui pratiquent pour la plupart en GMF privés). Nous excluons ici les sommes destinées aux médecins rémunéré·e·s à honoraires fixes ou à tarifs horaires puisqu’elles correspondent simplement à leur rémunération pour leurs activités en GMF.
Dans le cas des médecins rémunéré·e·s à l’acte, le financement ne correspond pas à leur rémunération. Ce sont des sommes qui s’ajoutent à cette rémunération, sous la forme de compensations et de forfaits présentés dans le tableau 3.
Si on exclut l’année pandémique, qui a eu des effets à la baisse sur la prise en charge et le suivi des patient·e·s en GMF, ces sommes sont passées, au total, de 74,2 millions de dollars en 2016-2017 à 83,4 millions en 2019-2020, soit une augmentation de 12,5 % en 4 ans. Il s’agit d’une croissance relativement faible si on la compare à l’augmentation du financement des GMF versé par les CISSS et les CIUSSS durant la même période (section 2.1). Cela s’explique par l’abolition d’un des forfaits en septembre 2019 et par la restriction de l’accès à un autre forfait à partir de juin 2016.
Ce taux de croissance général camoufle une croissance beaucoup plus forte pour certains des forfaits et des compensations accordés par la RAMQ. C’est le cas notamment du forfait pour les médecins responsables ou co-responsables des GMF, qui a connu une croissance de 31 % entre 2016-2017 et 2019-2020. Durant la même période, les sommes versées en vertu du forfait pour la prise en charge et le suivi des patient·e·s en GMF ont augmenté de 25 % et la compensation pour les frais de cabinet a crû de 27 % (voir encadré 1, p. 8).
En excluant la rémunération des médecins qui pratiquent en GMF et la bonification de 35 % pour frais de cabinet associée à la rémunération des médecins en pratique privée (voir encadré 1), ce sont environ 340 millions de dollars en ressources publiques, financières et humaines qui ont été investis dans les GMF en 2020-2021. Or, nous verrons maintenant que, dans le cas des GMF privés, ce soutien financier et organisationnel revient à appuyer avec des fonds publics le développement d’une première ligne privée centrée sur une « médecine entrepreneuriale24 » qui s’incarne dans des modèles d’entreprise pour le moins préoccupants.
3. Les GMF privés et la consolidation de la « médecine inc. » de première ligne
Il n’est pas nouveau que la première ligne médicale soit largement entre les mains du secteur privé au Québec. Les médecins omnipraticien·ne·s ont refusé de s’intégrer au réseau public dès sa création, au tournant des années 1970, et c’est d’ailleurs ce refus qui explique en bonne partie l’abandon du modèle des CLSC au profit de celui des GMF25.
L’entrepreneuriat médical prend toutefois une forme nouvelle. Traditionnellement, les médecins pratiquant dans le secteur privé avaient un statut de travailleur ou de travailleuse autonome et géraient individuellement leur propre cabinet. Deux facteurs principaux sont venus bouleverser ce schéma et favoriser le développement d’une véritable « médecine inc. » de première ligne.
Le premier, sur lequel nous nous attarderons principalement, est le développement d’une médecine de groupe dans le secteur privé. Ce développement s’est d’abord réalisé sous la pression de la concurrence exercée par la création des CLSC en 1971, puis, à partir du début des années 2000, sous l’impulsion de subventions publiques importantes ayant découlé de la création du programme GMF.
Si la pratique de groupe est certainement une avancée par rapport à la pratique individuelle en cabinet, le fait qu’elle se produise dans le secteur privé a cependant créé un terreau fertile à l’essor de la « médecine inc. », caractérisée par le développement de véritables entreprises médicales capitalistes (et parfois même de chaînes d’entreprises), en voie de supplanter le modèle traditionnel des petits cabinets individuels.
Le second facteur se trouve dans l’adoption en 2007 du Règlement sur l’exercice de la profession médicale en société. Ce règlement permettait désormais aux médecins d’« exercer [leurs] activités professionnelles au sein d’une société par actions ou d’une société en nom collectif à responsabilité limitée26 ». L’effet immédiat et principal de cette « innovation » réglementaire a été de permettre aux médecins de bénéficier d’avantages fiscaux considérables, avec pour conséquence collatérale des pertes de revenus importantes pour les gouvernements provincial et fédéral, revenus qui ne sont plus disponibles pour financer le système de santé27.
Au-delà des avantages fiscaux qu’il procure aux médecins (et des pertes financières qu’il représente pour le reste de la population), ce règlement est intéressant en raison des limites qu’il impose à l’exercice de la profession médicale en société. Il stipule notamment que les droits de vote rattachés aux actions ou aux parts sociales de l’entreprise dans laquelle le ou la médecin exerce sa profession doivent être détenus en majorité par des médecins, et que « les administrateurs du conseil d’administration de la société par actions, ainsi que les associés ou les administrateurs nommés par les associés pour gérer les affaires de la société en nom collectif à responsabilité limitée ne peuvent être que des médecins28 ».
Ce libellé indique un certain souci de préserver l’indépendance de la pratique médicale face aux intérêts financiers d’investisseurs ayant des objectifs purement lucratifs. Cependant, les structures de propriété et les modèles d’entreprise des GMF privés soulèvent des questions quant au respect de l’esprit de cet article réglementaire.
En effet, si 60 % des médecins de famille ont choisi en 2021 d’incorporer leur pratique dans des sociétés par actions ou des sociétés en nom collectif29, ils et elles sont aussi de plus en plus nombreux et nombreuses à pratiquer au sein de cliniques (ou de GMF) qui sont elles-mêmes constituées sous forme d’entreprises privées incorporées. Voyons ce qu’il en est en ce qui concerne les GMF.
En 2017, à peine plus de 2 % des 559 cliniques ou « sites » privés regroupés en GMF privés ou mixtes étaient constitués sous la forme d’entreprises individuelles (graphique 5)30. Seuls 10 % avaient l’association de médecins comme forme d’entreprise, et 13 % étaient des sociétés en nom collectif. Parmi les cliniques privées regroupées en GMF, la forme d’entreprise la plus courante était celle de la société par actions, qui comptait alors pour 34 % des entreprises adhérant au programme GMF. Notons par ailleurs que l’écrasante majorité des « sites » privés de GMF (94 % de ceux dont la forme d’entreprise était connue) étaient des entreprises à but lucratif.
Graphique 5
Formes d’entreprise des cliniques privées regroupées en GMF, 2017
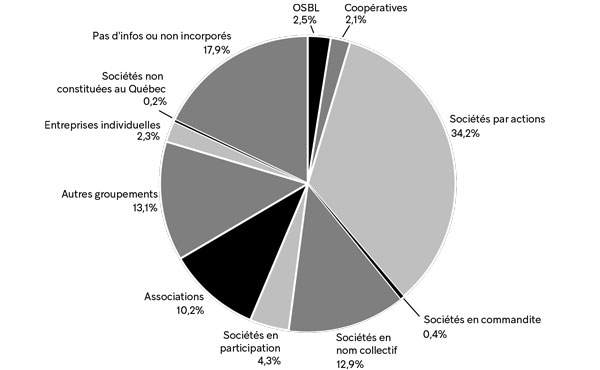
Source :Registre des entreprises du Québec, Données d e 2017, compilées par Yves Lévesque.
De plus, précisons que les médecins associé·e·s dans des entreprises non constituées en sociétés par actions sont parfois eux-mêmes ou elles-mêmes incorporé·e·s sous la forme de sociétés par actions, comme l’illustre le cas du GMF du Carrefour, représenté dans le schéma 1.
Schéma 1
Structure d e propriété du GMF du Carrefour

Sources: Registre des entreprises du Québec, Données d e 2022, compilées par l’IRIS ; « Bottin des médecins », Collège des médecins du Québec, cmq.org/bottin/index.aspx?lang=fr&a=1 (consulté le 15 mars 2022).
On peut donc dire qu’on assiste à une véritable « incorporation » de la première ligne médicale au Québec. Mais au-delà des formes prises par ces entreprises, une analyse de la structure de propriété de l’ensemble des 50 « supercliniques » privées et mixtes permet de tirer plusieurs constats préoccupants.
Le premier est que près de la moitié (24) de ces GMF-R utilisent des sociétés de portefeuille (holdings) comme sociétés-écrans entre les entreprises et leurs actionnaires ou associé·e·s, comme l’illustre le schéma 2.
Schéma 2
Structure d e propriété d e la chaîne d e GMF Forcemédic

L’utilisation de sociétés de portefeuille permet notamment aux actionnaires ou associé·e·s de ce type d’entreprises de recourir à des stratégies d’optimisation fiscale comme l’intégration fiscale :
celle-ci permet aux groupes de sociétés de globaliser l’imposition de leur bénéfice. Ainsi, au sein du groupe, les déficits des sociétés se compensent avec les bénéfices des autres afin de calculer le résultat imposable. D e plus, les dividendes versés par les filiales à la holding sont exonérés en intégralité31.
Dans les cas où les actionnaires ou associé·e·s sont des médecins, ces possibilités d’optimisation fiscales s’ajoutent à celles ouvertes par le règlement leur permettant d’incorporer leur pratique médicale. Dans un contexte où la rémunération excessive des médecins québécois·es suscite l’indignation d’une partie grandissante de la population (et même d’une partie des médecins eux-mêmes et elles-mêmes32), la multitude d’outils d’optimisation fiscale dont ils et elles disposent soulève des enjeux éthiques importants puisqu’elle réduit leur contribution à l’impôt, et donc leur contribution au financement des services de santé.
La lecture du schéma 2 fait émerger deux autres éléments préoccupants : 1) les dirigeant·e·s et/ou actionnaires des GMF ne sont pas nécessairement des médecins ; 2) il existe de véritables « chaînes » de GMF.
En effet, sur les 50 GMF-R privés ou mixtes existants, près des deux tiers (31) comptent au moins un·e actionnaire, associé·e ou dirigeant·e qui n’est pas médecin, et près du quart (12) ne comptent aucun·e médecin parmi leurs actionnaires, associé·e·s ou dirigeant·e·s33. Une partie importante des médecins pratiquant en GMF-R dépend donc au moins partiellement des décisions d’investissement prises par des individus (ou des entreprises, comme nous le verrons) dont l’intérêt premier à posséder une clinique est de générer des profits, et non de disposer d’un lieu pour exercer leur propre pratique médicale. En cela, et bien que le Règlement sur l’exercice de la profession médicale en société ne s’applique pas aux GMF mais plutôt aux entreprises dans lesquelles les médecins incorporent leur pratique médicale, on peut se demander si les modèles d’entreprise présentés dans cette section respectent l’esprit de l’article 3 de ce règlement.
Précisons que le rôle de ces investisseurs se limite parfois à être propriétaire de l’immeuble, mais ce n’est pas toujours le cas (nous y reviendrons). Quoi qu’il en soit, ce genre de partenariat d’affaires ne soulève pas moins de questions éthiques importantes, en plus d’avoir potentiellement des conséquences réelles sur l’offre de services médicaux et sa répartition territoriale, voire sur la pratique médicale elle-même.
Le scandale du début des années 2000 concernant les loyers gratuits fournis par les pharmacies aux médecins en est une bonne illustration. Ces ententes commerciales avaient notamment pour conséquence d’attirer les médecins dans des endroits avec une densité de population suffisante pour être rentable pour les pharmacies, et donc de créer des déserts médicaux dans les régions ou villages moins densément peuplés. Dans certains cas, les contrats conclus avec les pharmacien·ne·s propriétaires de l’immeuble contraignaient les médecins à maintenir ou à augmenter leur volume de prescriptions de médicaments34.
L’analyse de la structure de propriété des GMF-R privés et mixtes montre également qu’au moins 12 d’entre eux font partie de ce qu’il faut bien appeler des chaînes de GMF. Pour certaines de ces chaînes, ce sont des médecins-entrepreneurs et entrepreneuses qui sont propriétaires de plusieurs GMF, parfois en partenariat avec des investisseurs qui ne sont pas médecins, comme c’est le cas avec la chaîne de GMF représentée dans le schéma 2. Rappelons que les GMF peuvent eux-mêmes regrouper plusieurs cliniques médicales.
Des entreprises sont également présentes parmi les actionnaires principaux (elles sont même parfois les seules actionnaires) de ces chaînes de GMF-R. Dans certains cas, on est face à de véritables conglomérats intégrant des GMF financés publiquement à divers types de services de santé privés (radiologie, pharmacie, physiothérapie, etc.), qui peuvent être couverts ou non par la RAMQ. Ainsi, Innovation Tootelo inc., l’entreprise offrant le service de prise de rendez-vous controversé Bonjour-santé35, est aussi l’unique actionnaire d’au moins quatre GMF, de trois cliniques médicales et d’un service de radiologie (schéma 3).
Schéma 3
Structure d e propriété d e la chaîne d e GMF d’Innovation Tootelo

Sources: Registre des entreprises du Québec, Données d e 2022, compilées par l’IRIS ; « Bottin des médecins », Collège des médecins du Québec (consulté le 15 mars 2022).
La compagnie vancouvéroise de télécommunication Telus, également active dans le « marché » privé de la santé, est aussi actionnaire d’au moins deux GMF, en partenariat avec le Groupe Vermette et d’autres investisseurs québécois qui ne sont pas des médecins. Comme le montre le schéma 4, cette chaîne de GMF est organisée en structure de propriété très complexe, avec pour résultat que les véritables propriétaires des GMF et le rôle joué par les entreprises impliquées demeurent nébuleux. On sait en tout cas que le rôle de Telus ne se limite pas à posséder les bâtiments dans lesquels logent les GMF puisque ce sont d’autres entreprises qui sont propriétaires des immeubles. L’opacité est augmentée par le fait que chacun de ces GMF renvoie à plusieurs entreprises enregistrées au registre québécois, dont certaines sont des associations de médecins ou des sociétés par actions avec un·e médecin comme seul·e actionnaire.
Schéma 4
Structure d e propriété d e la chaîne d e GMF Stillview/Saint-Louis*

* Pour simplifier le schéma et le rendre plus lisible, les fonctions d’administrateurs et d’administratrices n’y sont pas représentées. Certain·e·s individus lié·e·s à cette chaîne d e GMF n’apparaissent donc pas dans le schéma.
Sources : Registre des entreprises du Québec, Données d e 2022, compilées par l’IRIS ; « Bottin des médecins », Collège des médecins du Québec (consulté le 15 mars 2022).
Au-delà du rôle précis joué par ces entreprises actionnaires de GMF, on peut se demander quels profits celles-ci espèrent tirer de leurs investissements dans ces cliniques. Les modèles de GMF présentés ici suggèrent que de l’argent public transite des GMF vers des investisseurs privés sans aucune transparence ni reddition de compte auprès du public. En effet, au Canada, les états financiers des entreprises privées ne sont pas accessibles au public (à l’exception des entreprises cotées en Bourse), norme qui s’applique aussi aux GMF privés, même s’ils sont fortement financés par des fonds publics.
Enfin, on peut se questionner sur les conflits d’intérêts potentiels, mais aussi sur la confusion pour les usagers et usagères des services qui pourraient découler des partenariats d’affaire entre des cliniques médicales financées par la RAMQ et des entreprises offrant, souvent dans les mêmes bâtiments, des services de santé privés non couverts par le régime public.
Voyons maintenant si ce modèle privé d’organisation des services de première ligne atteint ses principaux objectifs.
4. Évaluation des GMF : un modèle qui n’a pas rempli ses promesses
Dans son Rapport annuel de gestion 2020-2021, le MSSS indique que parmi les objectifs principaux des GMF se trouvent l’amélioration de l’accès aux médecins de famille et, par ricochet, la diminution du recours aux urgences hospitalières et l’amélioration de l’accès aux autres services professionnels de première ligne, notamment les services psychosociaux :
L’inscription des patients auprès d’un médecin membre d’un groupe de médecine de famille (GMF) vise à favoriser l’accès à une équipe de soins, y compris médecin, infirmière, pharmacien, travailleur social et autres professionnels. Un accès rapide à son médecin de famille permet au patient d’éviter des complications et de recourir à l’urgence36.
La présente section vise à évaluer la capacité des GMF à remplir ces trois fonctions. Comme cela a été mentionné en introduction, cette évaluation est d’autant plus pertinente que le gouvernement prévoit élargir encore davantage le rôle de ces entreprises en les plaçant au cœur de l’offre de services non seulement médicaux, mais aussi multidisciplinaires, de première ligne.
Avant de procéder à l’analyse, il convient toutefois de faire certaines précisions quant aux « indicateurs de performance » utilisés pour évaluer les GMF.
4.1 Regard critique sur les indicateurs de performance
Les données récoltées grâce aux indicateurs de performance sont les seuls moyens disponibles pour évaluer les résultats des GMF. Par contre, il faut les envisager avec prudence, car ce type de données a été développé par les bureaucraties d’État et les entreprises afin d’exercer un contrôle hiérarchique sur la production de services et de biens. Dans le secteur des services publics, ils se sont multipliés avec l’instauration du mode de gestion néolibéral, qui impose une surveillance accrue des travailleuses et des travailleurs et réduit leur autonomie dans la prise de décisions.
Dans la perspective néolibérale, augmenter la mesure permettrait d’augmenter l’efficience. Dans les faits, les données ainsi produites ont des limites importantes. Par exemple, selon le Vérificateur général du Québec (VGQ), le taux d’inscription à un·e médecin de famille utilisé pour documenter l’accès aux services de première ligne n’en offre pas un réel portrait, car « l’inscription [auprès d’un·e médecin de famille] n’est pas une garantie de la disponibilité [de ces] médecins […] pour rencontrer les patients lorsque requis37 ». Ainsi, en 2018-2019, les visites non prioritaires à l’urgence étaient effectuées à 72 % par des personnes ayant un·e médecin de famille38.
Pour pallier les insuffisances de cet indicateur, le MSSS a choisi d’en ajouter un autre : le taux d’assiduité. Celui-ci vise à mesurer l’accès des patient·e·s à leur médecin en temps opportun. Or, il s’avère que cet indicateur mesure uniquement le volume des services médicaux rendus sans tenir compte de leur qualité. Les médecins sont ainsi encouragés à voir le plus de patient·e·s possible sans égard pour une prise en charge globale. Les médecins ont intérêt à multiplier le nombre de visites de patient·e·s inscrit·e·s auprès d’eux et d’elles, ce qui génère parfois des comportements contre-productifs, comme la convocation de patient·e·s à des visites médicales inutiles (par exemple, pour annoncer un résultat normal d’une prise de sang), alors que ces plages horaires auraient pu bénéficier à des personnes sans médecin de famille ayant des besoins plus urgents.
Les indicateurs contraignants peuvent aussi être contournés, ce qui induit des résultats qui ne représentent pas la réalité. Le VGQ signalait ainsi que, « sur son site internet, la Fédération des médecins omnipraticiens du Québec invite les médecins à inscrire sur le registre des consultations les visites qui permettent d’améliorer le taux d’assiduité, mais d’éviter de le faire pour celles qui ont l’effet inverse39 ».
Ces failles sont connues puisque, depuis le début des années 2000, le VGQ dénonce de manière répétée « la difficulté du réseau à rendre compte des éléments essentiels pour évaluer sa performance » ainsi que des « lacunes » persistantes « quant à la qualité des données dans le réseau », et ce, « malgré la grande quantité d’informations de gestion exigée des établissements […] à l’égard de différents volets de leurs missions40 ».
Malgré tout, l’analyse qui suit doit se résoudre à utiliser ces données, car elles sont les seules disponibles en l’absence d’une gestion démocratique qui donnerait accès à des informations sur l’état des services au niveau local et que peu d’études qualitatives portant sur l’accès et la qualité des services offerts en GMF existent.
De plus, l’usage des indicateurs permet de constater l’écart entre la confiance accordée à ce modèle de soin par le MSSS et les résultats mesurés. Considérant le soutien indéfectible que le ministère accorde aux GMF depuis 20 ans, on pourrait s’attendre à ce que, sur papier au moins, ils offrent une « performance » satisfaisante. Or, nous verrons qu’il n’en est rien.
4.2 Les cibles ratées du MSSS
Alors que les GMF visent principalement à favoriser l’accès aux médecins de famille, à désengorger les urgences et à améliorer l’accès aux services psychosociaux de première ligne, les indicateurs généraux du MSSS montrent clairement que, sur ces trois objectifs, aucune cible n’est atteinte. En fait, dans certains cas, les « performances » sont si mauvaises que le MSSS a revu les cibles à la baisse au cours des dernières années. C’est le cas notamment de la cible de 85 % de la population inscrite auprès d’un·e médecin de famille en 2020, qui a été reportée à 2022-2023. En effet, après une certaine amélioration du taux d’inscription à un·e médecin de famille, qui est passé de 66 % en 2014-2015 à 81 % en 2018-2019, ce taux a stagné au cours des années suivantes (tableau 4).
D e plus, il faut noter que l’amélioration du taux d’inscription est en partie attribuable à des modifications dans la méthode de calcul. En effet, selon le VGQ, sur les 5 % d’augmentation du taux d’inscription réalisés entre 2014-2015 et 2015-2016, 3 % sont dus à un changement de dénominateur. Alors qu’auparavant le nombre de personnes inscrites auprès d’un·e médecin était rapporté à l’ensemble de la population, il est désormais rapporté à la population admissible à la RAMQ41. Autrement dit, les personnes migrantes sans statut ainsi que les personnes qui, malgré leur citoyenneté, ne sont pas inscrites à la RAMQ, souvent en raison de leur situation de vulnérabilité (itinérance, problèmes de santé mentale, etc.), se retrouvent exclues du calcul des indicateurs.
Si le taux d’inscription s’améliore, les statistiques sur les personnes en attente d’un·e médecin et inscrites au Guichet d’accès à un médecin de famille montrent quant à elles que l’accès aux omnipraticien·ne·s s’est plutôt détérioré, puisque la liste d’attente a doublé en 4 ans (tableau 4). Même la situation des patient·e·s vulnérables, dont la prise en charge est pourtant priorisée, s’est considérablement dégradée alors que le nombre de ces patient·e·s en attente a augmenté de 73 % en 3 ans et que leur temps d’attente moyen a connu une croissance de 90 % au cours des 4 dernières années. Précisons que les patient·e·s vulnérables dont il est question ici sont des personnes avec, par exemple, des cancers actifs ou qui sont en état psychotique et dont les conditions de santé requièrent une inscription urgente (en moins de sept jours), pressante (au plus deux semaines) ou prioritaire (au plus trois semaines)42.
La promesse de désengorger les urgences ne s’est pas réalisée non plus, comme en témoignent les reportages médiatiques répétés sur la situation catastrophique qui prévaut à cet égard dans les hôpitaux du Québec. Les indicateurs du MSSS pointent d’ailleurs tous dans cette même direction (tableau 5).
On constate ainsi que, malgré le report de l’atteinte de certaines cibles, la seule qui a été atteinte est celle du délai moyen de prise en charge médicale pour la clientèle ambulatoire en 2020-2021. Le rapport du MSSS précise toutefois que « ce résultat s’explique, notamment, par une forte diminution des visites aux urgences pour l’année 2020-2021 en raison de la pandémie de COVID-19 ». On sait d’ailleurs déjà que les cibles de désengorgement des urgences pour 2021-2022, y compris celle-ci, ont été ratées43.
Bien sûr, la capacité des GMF à remplir adéquatement leurs fonctions n’est pas la seule cause des problèmes persistants dans les urgences hospitalières du Québec. Le manque de lits hospitaliers et de places en centres d’hébergement et de soins de longue durée (CHSLD) constitue un facteur à ne pas négliger. Néanmoins, nous verrons plus loin que les GMF, et en particulier les GMF- R, dont l’objectif principal est justement de désengorger les urgences, portent certainement une part de responsabilité dans cet échec répété.
Sur le plan de l’accès aux services psychosociaux de première ligne, le seul indicateur dont nous disposons mesure le pourcentage des premiers services de nature psychosociale offerts en CLSC dispensés dans un délai de 30 jours. Or, il n’est pas clair si les services offerts en GMF par les professionnel·le·s qui y sont transféré·e·s tout en restant officiellement rattaché·e·s aux CISSS et aux CIUSSS sont inclus dans les calculs. Quoi qu’il en soit, cet indicateur suggère des difficultés persistantes dans l’accès aux services psychosociaux de première ligne. En effet, alors que la cible pour 2020 était de 75 % des premiers services dispensés en moins de 30 jours (avec des cibles plus modestes de 69 % en 2017-2018 et de 72 % en 2018-2019), le taux atteint a stagné à 62 % de 2015-2016 à 2018-2019, moment où l’indicateur a été abandonné sans être remplacé.
Précisons que cet indicateur a lui aussi été durement critiqué par le Vérificateur général pour son manque de précision et de fiabilité44. Le VGQ indique notamment qu’en 2018-2019, dans 15 % des cas, la « première intervention », qui fait cesser le calcul du délai, était une « communication en l’absence de l’usager (ex. : téléphone, télécopie, courriel) » et que, dans 5 % des cas, cette première intervention était une « rencontre en l’absence de l’usager ». La première intervention était une rencontre directe avec l’usager ou l’usagère dans seulement 50 % des cas (graphique 6).
Graphique 6
Répartition des premières interventions psychosociales individuelles en 2018-2019
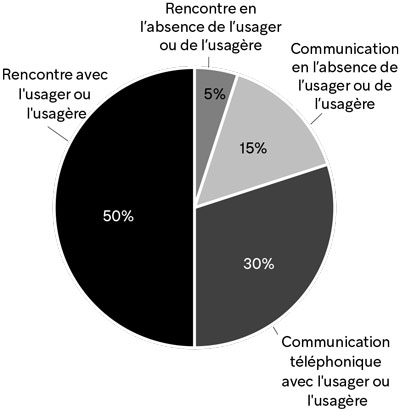
Source : Vérificateur général du Québec, Rapport du Vérificateur général du Québec à l’Assemblée nationale pour l’année 2020-2021, octobre 2020.
À la lumière de ces indicateurs généraux, on peut déjà affirmer que, selon les critères du MSSS lui-même, les GMF n’ont pas rempli leurs promesses de désengorger les urgences et d’améliorer l’accès aux médecins de famille et aux services psychosociaux de première ligne. Voyons maintenant ce que nous apprennent les données disponibles qui concernent plus spécifiquement les GMF.
4.3 Les GMF n’atteignent pas leurs objectifs
4.3.1 Les GMF n’améliorent pas l’accès aux médecins de famille
Un des indicateurs retenus par le MSSS pour mesurer l’amélioration de l’accès aux services de première ligne est le nombre total de GMF et de GMF-R. Fait intéressant, ce sont là les deux seuls indicateurs qui ont effectivement atteint, et qui ont même dépassé, leurs cibles. Alors que le ministère visait 300 GMF et 50 GMF-R en 2020, ces cibles ont été atteintes dès 2016-2017 et 2018-2019, respectivement45. Comme on l’a vu, en 2020-2021, le nombre de GMF s’est élevé à 362, et le nombre de GMF-R s’est maintenu à 51.
Le développement rapide des GMF s’explique notamment par le fait que les Plans régionaux d’effectifs médicaux en médecine de famille incitent fortement les médecins à s’intégrer dans les GMF. Ainsi, le nombre de médecins omnipraticien·ne·s actifs ou actives partenaires d’un GMF a augmenté de plus de 50 % en 4 ans, passant de 4 100 en 2014-2015 à 6 251 en 2018-201946. Le succès du modèle des GMF auprès des médecins suggère également que leur intérêt est en adéquation avec celui-ci.
Quoi qu’il en soit, cet indicateur est un autre exemple de mesure de performance qui ne permet pas de brosser un portrait clair de la situation. En effet, la forte adhésion des médecins au modèle des GMF ne nous dit rien sur sa capacité à effectivement améliorer l’accès aux services – et notamment l’accès à un·e médecin de famille – pour la population. À cet égard, les données disponibles suggèrent en fait que les GMF, censés faciliter la prise en charge d’un plus grand nombre de patient·e·s par les médecins grâce à la pratique de groupe et au soutien professionnel, peinent à atteindre cet objectif.
Notons d’abord que le nombre de personnes inscrites auprès d’un·e médecin de famille pratiquant en GMF a considérablement augmenté depuis 2014-2015, passant de 3,6 millions de personnes (44 % de la population) à 5,4 millions (66 % de la population) en 2020-2021 (graphique 7).
Graphique 7
Évolution d e l’inscription auprès d’un·e médecin d e GMF, en nombre et en pourcentage d e la population
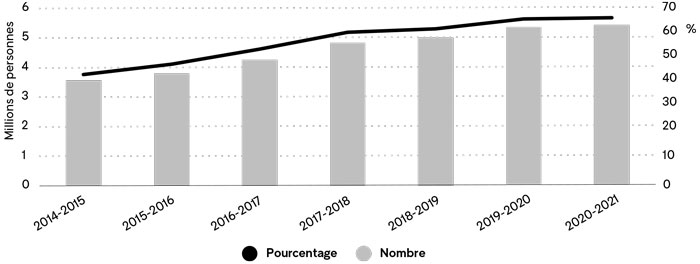
Source : MSSS, Rapports annuels d e gestion, 2014-2015 à 2020-2021.
Ce qui pourrait apparaître comme une amélioration considérable est en bonne partie le résultat purement mécanique de l’augmentation du nombre de médecins en GMF, qui intègrent évidemment leur patientèle dans les GMF au fur et à mesure qu’eux-mêmes et elles-mêmes adhèrent au modèle.
Afin de véritablement mesurer l’apport des GMF à l’inscription d’un plus grand nombre de personnes auprès d’un·e médecin de famille, il faut comparer le taux de croissance du nombre de médecins pratiquant en GMF à celui du nombre de patient·e·s inscrit·e·s auprès d’un·e médecin de GMF. Pour que la pratique en GMF améliore la prise en charge des patient·e·s, il faudrait que la croissance du nombre de patient·e·s soit supérieure à celle du nombre de médecins. Or, les données se contredisent à ce sujet.
Selon celles publiées dans les rapports annuels de gestion du MSSS, le nombre de médecins en GMF a augmenté de 52,5 % entre 2014-2015 et 2018-2019, année où cette donnée a cessé d’être présentée dans ces rapports47. Au cours de la même période et selon la même source, le nombre de patient·e·s inscrit·e·s auprès d’un·e médecin de GMF a connu une croissance de seulement 40,6 %, avec pour résultat que le ratio de patient·e·s par médecin de GMF a diminué de 8 % durant cette période, passant de 871 à 803 patient·e·s. Notons qu’au cours des mêmes années, le ratio du total de patient·e·s inscrit·e·s par médecin en GMF et hors GMF a plutôt augmenté de 14 %48.
Des données sur le nombre de médecins « partenaires » d’un GMF, fournies par la RAMQ en vertu d’une demande d’accès à l’information, nous permettent d’étendre l’analyse jusqu’en 2020-2021, mais elles ne concordent pas avec celles du MSSS. Ces données indiquent que le nombre de médecins en GMF est passé de 4 316 en 2014-2015 à 6 364 en 2020-2021, une augmentation de 48 %, ce qui est légèrement inférieur à la croissance de 51 % du nombre de patient·e·s inscrit·e·s auprès d’un·e médecin de GMF durant la même période. Selon ces données, les GMF auraient donc permis une légère amélioration de la prise en charge des patient·e·s, avec un ratio de patient·e·s par médecin de GMF qui serait passé de 827 à 848, une amélioration de 2 % en 6 ans (alors que l’augmentation du financement versé aux GMF par les CISSS et les CIUSSS a été, rappelons-le, de 43 % entre 2016-2017 et 2020-2021).
Notons par contre que dans les deux cas, et bien que nous ayons des réserves importantes sur cette cible49, les ratios exposés ici sont loin d’atteindre l’objectif affiché du gouvernement de 1 000 patient·e·s inscrit·e·s par médecin de famille.
Cependant, des données obtenues auprès du MSSS en vertu d’une demande d’accès à l’information permettent de constater une amélioration notable en ce qui concerne le taux d’assiduité des GMF, c’est-à-dire, rappelons-le, leur capacité à offrir à leurs patient·e·s inscrit·e·s l’accès à un rendez-vous médical au moment opportun (graphique 8).
Graphique 8
Pourcentage des GMF n’atteignant pas le taux d’assiduité cible d e 80 %
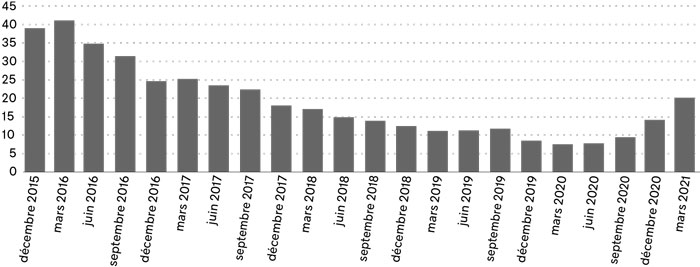
Ainsi, alors que plus de 40 % des GMF n’atteignaient pas la cible d’un taux d’assiduité de 80 % au 31 mars 2016, cette proportion a continuellement décliné jusqu’à aboutir à un creux de 7,6 % à l’aube de la pandémie, en mars 2020. Le pourcentage de GMF ayant un taux d’assiduité inférieur à 80 % est toutefois remonté rapidement durant la pandémie, pour atteindre 20 % au 31 mars 2020.
Deux raisons principales peuvent expliquer cette brusque remontée. D’une part, à l’instar d’autres services, les GMF ont fait l’objet de délestage, leurs professionnel·le·s et leurs médecins étant appelé·e·s à prêter main-forte dans les CHSLD et les hôpitaux au plus fort de la crise, ce qui a évidemment restreint la capacité des GMF à recevoir leurs patient·e·s inscrit·e·s. D’autre part, le MSSS a, précisément pour cette raison, suspendu l’obligation pour les GMF d’atteindre un taux d’assiduité de 80 %, assurant à tous les GMF que leur entente serait renouvelée automatiquement lors de la révision annuelle.
En ce qui concerne l’amélioration observée jusqu’au 31 mars 2020, il faut souligner qu’à son point le plus élevé, il y avait alors tout de même un GMF sur 13 qui ne respectait toujours pas une des conditions de base du programme. Précisons également qu’il est impossible de savoir si cette amélioration est réellement due à un meilleur accès à leur médecin en temps opportun pour les patient·e·s inscrit·e·s, ou si elle est plutôt le résultat d’une modulation stratégique des comportements des médecins visant à favoriser l’atteinte des cibles.
4.3.2 Les urgences désengorgent les GMF
Dans son rapport de 2015, le VGQ dénonçait le fait qu’en 2014, 39 % des GMF avaient conclu des ententes de services avec d’autres établissements afin que ceux-ci assurent une partie de leurs heures d’ouverture, tout en continuant de recevoir l’intégralité de leur financement pourtant conditionnel à l’atteinte d’un nombre minimal d’heures de services50. Plutôt que de corriger cette pratique, le MSSS a choisi de la légaliser pour les GMF de niveau 1 à 4 et pour certains plus gros GMF en régions éloignées51.
Une demande d’accès à l’information déposée auprès du MSSS nous permet de savoir qu’en date du 28 février 2022, 256 (70 %) des 362 GMF existants pouvaient se prévaloir d’une telle entente, et que 147 (41 % des GMF) en avaient effectivement conclu une. C’est donc dire qu’une proportion très importante des GMF offrait une quantité d’heures de services inférieure au minimum de 68 heures par semaine prévu par le programme. D’après les modalités instaurées à la suite de la publication du rapport du VGQ, ce sont entre 4 et 16 heures de services par semaine qui peuvent faire l’objet d’une telle entente, selon le niveau du GMF.
L’offre de service étendue, notamment aux soirs et aux fins de semaine, prévue par le programme GMF devrait notamment permettre de limiter le recours aux urgences durant ces plages horaires, où le manque de services contraint bien des personnes à se rabattre sur les services d’urgence. Or, des copies de ces ententes obtenues grâce à des demandes d’accès à l’information déposées en 2017 auprès des CISSS et des CIUSSS permettent de constater que ce sont justement les plages horaires de fin de semaine qui sont principalement visées par ces ententes.
Selon les données obtenues en février 2022, 54 % des ententes de services sont conclues entre GMF. Ces ententes entre GMF sont le plus souvent des ententes mutuelles, dans lesquelles, par exemple, un des GMF couvrira les heures de services du samedi, et l’autre celles du dimanche. Il faut souligner que le résultat est, dans cet exemple, qu’un seul GMF plutôt que deux sera ouvert durant les jours de fin de semaine, ce qui signifie nécessairement une perte d’accès aux services. Fait pour le moins préoccupant, dans au moins un cas d’entente mutuelle, les copies obtenues grâce à la demande d’accès à l’information de 2017 montrent que l’entente concerne les mêmes plages horaires, c’est-à-dire que les deux GMF se sont entendus pour que l’autre assure les heures de services de la fin de semaine.
Pire encore, si la majorité de ces ententes sont conclues avec d’autres GMF, les données obtenues en février 2022 montrent qu’au moins 37 % d’entre elles sont en fait conclues avec les services d’urgence d’un hôpital. Au total, un GMF sur six bénéficie d’une telle entente. Et cette proportion pourrait être plus élevée puisque certaines ententes avec les CISSS et les CIUSSS n’indiquent pas clairement quelle installation publique (un CLSC ou une urgence d’hôpital, par exemple) est concernée. Autrement dit, alors que les GMF devraient permettre de désengorger les urgences, notamment les soirs et les fins de semaine, ce sont dans bien des cas les urgences qui « dépannent » les GMF en offrant à leur place une partie des heures de services prévues dans le programme GMF.
Dans ces circonstances, on peut comprendre que le soutien financier et organisationnel public apporté aux GMF ne se traduise pas par une amélioration de la situation dans les urgences des hôpitaux.
Le même constat s’impose en ce qui concerne le programme des GMF-R qui, encore plus que le programme GMF, vise précisément le désengorgement des urgences. Malgré les fonds publics et les ressources professionnelles supplémentaires accordés à ces petits services d’urgence privés, une proportion importante d’entre eux ne respecte pas une des exigences de base du programme, qui est d’offrir un nombre minimal de visites médicales à des patient·e·s non inscrit·e·s auprès du GMF. Les GMF-R peinent aussi beaucoup plus que les GMF à maintenir un taux d’assiduité minimal de 80 % (tableau 6).
Même si on ne tient pas compte des résultats catastrophiques de l’année pandémique, on remarque que, d’une année à l’autre, plus de la moitié des GMF-R n’effectuent pas le nombre minimal de visites requis pour des patient·e·s non inscrit·e·s auprès des médecins du GMF. D e plus, on constate que, malgré la diminution de la proportion de GMF-R qui ne respectent pas cette exigence entre 2017 et 2019, le nombre de visites non effectuées a considérablement augmenté durant la même période. Ainsi, le taux de visites non effectués par ces GMF-R fautifs est passé de 15,6 % en 2017 à 22 % en 2019. Concrètement, cela se traduit par des dizaines de milliers de visites médicales qui, chaque année, sont perdues pour les patient·e·s orphelin·e·s.
Lorsqu’on compare le taux d’assiduité des GMF-R avec les données présentées au graphique 8, on constate également que le pourcentage de GMF-R qui n’atteignent pas un taux de 80 % est systématiquement supérieur à celui des GMF. En 2018 et 2020, il est même deux fois plus élevé. En moyenne, c’est un GMF-R sur dix qui n’atteignait aucune des deux cibles entre 2017 et 2019.
Enfin, l’analyse des données montre également que plusieurs GMF-R n’ont pas respecté les conditions du programme pendant plusieurs années subséquentes sans pour autant perdre leur statut (et, on peut le présumer, le financement qui l’accompagne). Ainsi, 8 GMF-R n’ont pas atteint la cible durant les 4 dernières années (ce qui représente 16 % du nombre actuel de GMF-R), 23 (45 %) ne l’ont pas atteinte durant au moins 3 ans, et 18 (35 %) ne l’ont jamais atteinte depuis leur création.
4.3.3 Réduction de l’accès aux services psychosociaux de première ligne pour la population non inscrite en GMF
Pour deux raisons principales, on voit mal comment le programme de transfert de ressources professionnelles instauré en 2015 pourrait contribuer à améliorer l’accès aux services psychosociaux de première ligne. La première raison est qu’il s’agit d’un transfert de ressources, et non de l’ajout de nouvelles ressources. Nous verrons dans cette section que ce transfert se traduit par une perte nette pour les CLSC, que nous avons tenté de quantifier.
La seconde raison est que l’accès aux professionnel·le·s transféré·e·s vers les GMF est réservé aux seul·e·s patient·e·s inscrit·e·s, ce qui n’était pas le cas lorsque ces mêmes professionnel·le·s pratiquaient en CLSC. En effet, dans les établissements publics, l’accès aux travailleuses sociales et aux travailleurs sociaux, aux éducateurs et aux éducatrices spécialisé·e·s ou aux psychologues est ouvert à l’ensemble de la population du territoire (ou du moins à l’ensemble des personnes inscrites à la RAMQ). L’insuffisance des ressources causée par le sous-financement chronique de la première ligne force néanmoins les établissements publics à filtrer cet accès en principe « universel » par le biais de listes d’attente. Dans ce contexte, la vitesse d’accès aux services est déterminée par une évaluation de l’urgence des besoins effectuée par l’accueil psychosocial.
Ce système est loin d’être parfait, principalement en raison de l’insuffisance des ressources. Toutefois, loin d’améliorer la situation, le transfert d’une part importante des professionnel·le·s œuvrant en CLSC vers les GMF a pour conséquence immédiate d’exclure d’emblée l’accès à leurs services pour toutes les personnes non inscrites auprès d’un·e médecin de GMF. Rappelons qu’en 2020-2021, c’est le tiers de la population du Québec que l’on prive ainsi d’un accès à des psychologues et à des travailleuses sociales ou à des travailleurs sociaux (graphique 7).
Une analyse des rapports financiers et des rapports statistiques des CISSS et des CIUSSS permet de proposer une première estimation de la quantité de ressources psychosociales dont le transfert vers les GMF a privé les CLSC-1.
Avec le transfert de ressources amorcé en 2016 et jusqu’en 2018-2019, les CISSS et les CIUSSS avaient pour instruction de comptabiliser les heures travaillées en GMF par les professionnel·le·s en travail social et les psychologues (et la valeur pécuniaire de ces heures) dans les « centres d’activité » 6731 (consultation sociale de courte durée) et 6732 (consultation psychologique de courte durée). Les heures travaillées en GMF n’étaient pas distinguées de celles travaillées en CLSC dans les mêmes centres d’activité.
Entre 2016-2017 et 2018-2019, les heures effectuées en consultation sociale ou psychologique de courte durée ont connu une croissance très importante, probablement sous l’afflux des ressources transférées en GMF. Elles sont passées de 1,1 à 1,8 million d’heures en travail social (une augmentation de près de 50 %) et de 41 319 à 111 823 heures en psychologie (une hausse de 171 %). Or, durant la même période, les heures effectuées dans les missions CLSC que sont la santé mentale de première ligne (centre d’activité 5930) et l’accueil psychosocial (centre d’activité 6720) ont connu une croissance d’à peine 3,6 % dans le premier cas et une chute importante de 17,3 % dans le second (graphique 9).
Graphique 9
Évolution des heures effectuées dans différents centres d’activité des services psychosociaux d e première ligne, (2016-2017 = 100)
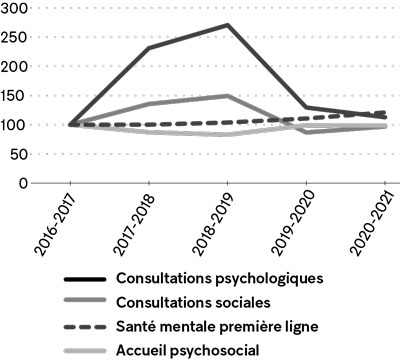
Source : CISSS et CIUSSS, Rapports financiers, Formulaires AS-471, 2016-2017 à 2020-2021. Calculs d e l’IRIS.
Ces chiffres ne font pas que montrer le soutien plus important reçu par les GMF en comparaison des CLSC. Tout indique que le transfert des professionnel·le·s vers les GMF s’est traduit par une baisse des services d’accueil psychosocial en CLSC-1. Que ce transfert de ressources se soit fait au détriment des CLSC est encore plus évident lorsque l’on considère les années suivantes.
En effet, à partir de 2019-2020, les heures effectuées en GMF ont commencé à être comptabilisées dans des centres d’activité distincts (5982 et 5983). C’est ce qui explique la diminution soudaine des heures inscrites dans les centres d’activité concernant la consultation sociale et psychologique de courte durée. Fait intéressant, ce changement dans les méthodes comptables nous permet de chiffrer assez précisément la perte de ressources psychosociales pour les CLSC que représente leur transfert en GMF.
Ainsi, entre 2018-2019 et 2019-2020 (année du changement comptable), les heures de consultation sociale de courte durée ont chuté de 42 %, ce qui équivaut à une perte de 704 115 heures non offertes en CLSC. En psychologie, la diminution du nombre d’heures en consultation de courte durée est plus modeste, à 58 366, mais il s’agit d’une baisse relative plus importante de 52 %.
Bien sûr, ces heures de consultation ont pu bénéficier aux personnes qui ont la chance d’être inscrit·e·s auprès des médecins de GMF. Toutefois, il est important de rappeler que ces services ne sont plus accessibles pour le tiers de la population que les GMF ont jusqu’à maintenant échoué à prendre en charge.
Conclusion
Après 20 ans d’existence des groupes de médecine de famille, le bilan n’est pas reluisant. Ce modèle a pourtant reçu un soutien financier et organisationnel indéfectible de la part des gouvernements successifs depuis sa mise en œuvre. Malgré leur incapacité à remplir leurs principales fonctions, le gouvernement a choisi de placer les GMF au cœur du plan de « refondation » du réseau présenté en avril 2022, reléguant les CLSC à l’arrière-plan de la « première ligne du futur-1 ».
L’expérience des GMF démontre clairement que la privatisation des services médicaux et psychosociaux de première ligne et le développement de la « médecine inc. » ne sont pas la voie à suivre. Avant toute chose, il apparaît incontournable de rendre le financement public des GMF conditionnel à leur transformation en organisations à but non lucratif devant être gérées par un conseil d’administration élu où seraient représenté·e·s les médecins, l’ensemble de l’équipe multidisciplinaire ainsi que les citoyen·ne·s.
En effet, pour qu’il puisse véritablement améliorer l’accès aux services de première ligne et éviter l’approfondissement des tendances préoccupantes liées au développement de la médecine entrepreneuriale, ce modèle devra être revu en profondeur sous au moins trois aspects. Premièrement, il est impératif de retirer la première ligne des mains du secteur privé à but lucratif. Deuxièmement, la gestion de ces organisations et des fonds publics considérables qui y sont investis doit se faire de manière transparente, publique et démocratique. Troisièmement, il faut recentrer les services de première ligne sur l’équipe multidisciplinaire complète afin que l’accès aux services ne dépende plus prioritairement de l’accès aux médecins et que les besoins sociosanitaires non médicaux puissent trouver des réponses non médicales.
1 L’autrice remercie Audrey Laurin-Lamothe, professeure associée à l’Université York, et Louise Boivin, professeure à l’Université du Québec en Outaouais, qui co-supervisent le projet postdoctoral dans lequel s’inscrit cette recherche. L’IRIS remercie également Mitacs et ses bailleurs de fonds pour leur contribution financière au projet.
2 MINISTÈRE DE LA SANTÉ ET DES SERVICES SOCIAUX (MSSS), Programme de financement et de soutien professionnel pour les groupes de médecine de famille, février 2022, publications.msss.gouv.qc.ca/msss/fichiers/2021/21-920-01W.pdf.
3 MSSS, Plan stratégique 2001-2004, 2001 ; MSSS, Plan stratégique 2005-2010, 2005 ; MSSS, Plan stratégique 2010-2015, 2010, cdn-contenu.quebec.ca/cdn-contenu/adm/min/sante-services-sociaux/publications-adm/plan-strategique/PL_10-717-02F_MSSS.pdf; MSSS, Plan stratégique 2015-2020, Mise à jour 2017, 2017, cdn-contenu.quebec.ca/cdn-contenu/adm/min/sante-services-sociaux/publications-adm/plan-strategique/PL_17-717-01W_MSSS.pdf; MSSS, Plan stratégique 2019-2023, Mise à jour août 2021, 2021, cdn-contenu.quebec.ca/cdn-contenu/adm/min/sante-services-sociaux/publications-adm/plan-strategique/PL_20-717-01W_MSSS.pdf.
4 Ibid.
5 Anne PLOURDE, Le capitalisme, c’est mauvais pour la santé, Montréal, Écosociété, 2021, 288 p.
6 Ibid.
7 Stéphanie BOULENGER et Johanne CASTONGUAY, Portrait de la rémunération des médecins de 2000 à 2009, Série Scientifique, 2012S-13, Centre interuniversitaire de recherche en analyse des organisations, mai 2012, cirano.qc.ca/files/publications/2012s-13.pdf; VÉRIFICATEUR GÉNÉRAL DU QUÉBEC, « Groupes de médecine de famille et cliniques-réseau », Rapport du Vérificateur général du Québec à l’Assemblée nationale pour l’année 2015-2016 : vérification de l’optimisation des ressources, chapitre 5, printemps 2015, vgq.qc.ca/Fichiers/Publications/rapport-annuel/2015-2016-VOR-Printemps/fr_Rapport2015-2016-VOR-Chap05.pdf.
8 MSSS, Plan pour mettre en œuvre les changements nécessaires en santé, 2022, p. 54-55, cdn-contenu.quebec.ca/cdn-contenu/gouvernement/MCE/memoires/21-210-216F_Plan_Sante_vf_Web_Accessible.pdf?1648555527; Anne PLOURDE, Plan de refondation en santé : pétard mouillé ou bombe explosive ?, Fiche, Institut de recherche et d’informations socioéconomiques (IRIS), avril 2022, iris-recherche.qc.ca/publications/plan-de-refondation-en-sante-petard-mouille-ou-bombe-a-retardement/.
9 Anne PLOURDE, CLSC ou GMF ? Comparaison des deux modèles et impact du transfert de ressources, Note socioéconomique, IRIS, mai 2017, iris-recherche.qc.ca/publications/clsc-ou-gmf-comparaison-des-deux-modeles-et-impact-du-transfert-de-ressources/.
10 Élyanthe NORD, « Récente entente sur le programme des GMF », Le médecin du Québec, 25 juin 2021, lemedecinduquebec.org/archives/2021/7/recente-entente-sur-le-programme-des-gmf-les-nouveautes/; MSSS, Plan de transition pour les groupes de médecine de famille (GMF), les groupes de médecine de famille réseau (GMF-R) et les groupes de médecine de famille universitaire (GMF-U) pour la période du 1er avril 2021 au 31 mars 2022, janvier 2021, amoq.ca/pdf/PlandetransitionGMF.pdf;
11 Le taux d’assiduité est un indicateur qui mesure la capacité des patient·e·s inscrit·e·s auprès d’un·e médecin à obtenir une consultation auprès de lui ou d’elle (ou auprès d’un·e autre médecin du groupe, dans le cas des médecins pratiquant en GMF) au moment opportun. Pour un GMF, un taux d’assiduité de 80 % signifie que 80 % des visites médicales en première ligne effectuées par les patient·e·s du GMF ont été prises en charge par les médecins de ce GMF. Les visites médicales effectuées par ces patient·e·s auprès d’autres GMF ou d’autres cliniques médicales de même que les visites considérées comme non urgentes effectuées auprès des services d’urgence d’un hôpital font baisser le taux d’assiduité du GMF. Cet indicateur pose certains problèmes, sur lesquels nous reviendrons plus loin.
12 MSSS, Programme de financement…, op. cit., p. 27-28.
13 « Gaétan Barrette annonce la création de 50 supercliniques d’ici 2018 », Radio-Canada, 25 avril 2016, ici.radio-canada.ca/nouvelle/777924/sante-super-clinique-barette.
14 MSSS, Programme de désignation accès-réseau pour les groupes de médecine de famille, février 2022, p. 1, publications.msss.gouv.qc.ca/msss/fichiers/2021/21-920-02W.pdf.
15 MSSS, Cadre de gestion des groupes de médecine de famille universitaires (GMF-U), février 2020, publications.msss.gouv.qc.ca/msss/fichiers/2019/19-920-01W.pdf.
16 Depuis 2021-2022, ce financement transite par les CISSS et les CIUSSS, comme c’était déjà le cas pour les GMF publics.
17 CISSS et CIUSSS, Rapports financiers annuels, Formulaire AS-471, 2016-2017 à 2020-2021.
18 Il s’agit des dépenses du « Programme 2 : services à la population » du MSSS, que l’on peut trouver dans les comptes publics publiés annuellement par le ministère des Finances.
19 Cette réforme a conduit à la fusion des 95 centres de santé et de services sociaux (CSSS) au sein des 27 méga-établissements publics que sont les CISSS et des CIUSSS. Les CSSS étaient eux-mêmes le résultat d’une fusion régionale de centaines de CLSC, de CHSLD et de centres hospitaliers, réalisée au début des années 2000.
20 MSSS, Coûts directs liés aux activités principales des établissements du réseau sociosanitaire du Québec, « Dépenses de santé », msss.gouv.qc.ca/professionnels/statistiques-donnees-services-sante-services-sociaux/ressources-financieres/.
21 Anne PLOURDE, CLSC ou GMF…, op. cit.
22 COMMISSION DE LA SANTÉ ET DES SERVICES SOCIAUX, Réponses aux questions particulières de l’Opposition officielle, volume 2, L’étude des crédits, 2021-2022, p. 112.
23 Les sommes prévues pour le financement des GMF-R et la liste complète des GMF-R ainsi que leur taille se trouvent respectivement dans MSSS, Programme de désignation…, op. cit. et COMMISSION de LA SANTÉ ET DeS SERVICES SOCIAUX, op. cit., 2018-2019 à 2021-2022.
24 MÉDECINS QUÉBÉCOIS POUR LE RÉGIME PUBLIC (MQRP), Les GMF au Québec : étude de cas d’une médecine entrepreneuriale, Mémoire du CA présenté à l’Assemblée générale des membres, juin 2017, mqrp.qc.ca/wp-content/uploads/2017/06/MQRP-Rapport-annuel-2017-ilovepdf-compressed.pdf.
25 Anne PLOURDE, Le capitalisme…, op. cit.
26 Règlement sur l’exercice de la profession médicale en société, chapitre M-9, r. 21, article 1, legisquebec.gouv.qc.ca/fr/document/rc/M-9,%20r.%2021%20/.
27 Anne PLOURDE, Le coût élevés de l’essor de la médecine inc., Billet, IRIS, à paraître.
28 Règlement…, op. cit., article 3.
29 COLLÈGE DES MÉDECINS, Demande d’accès à l’information.
30 Données issues du Registre des entreprises du Québec, compilées et gracieusement fournies par Yves Lévesque, chercheur indépendant.
31 MQRP, op. cit., p. 8.
32 Philippe HURTEAU et Anne PLOURDE, Réduire la rémunération des médecins pour refinancer le réseau de la santé et des services sociaux, Fiche, IRIS, septembre 2021, iris-recherche.qc.ca/publications/reduire-remuneration-medecins-pour-refinancer-reseau-sante-services-sociaux/; Audrey RUEL-MANSEAU, « Des médecins s’unissent contre les hausses de salaire », La Presse, 26 février 2018, lapresse.ca/actualites/sante/201802/26/01-5155236-des-medecins-sunissent-contre-les-hausses-de-salaire.php.
33 Ces proportions diffèrent considérablement de celles rapportées en 2017 par Médecins québécois pour le régime public (MQRP), qui concluait que 63 % des GMF analysés étaient la propriété exclusive de médecins et que seulement 18 % étaient la propriété exclusive d’investisseurs non médecins. Ces divergences peuvent être le résultat d’une évolution au cours des cinq dernières années, mais elles s’expliquent plus probablement par des différences dans l’échantillon retenu pour l’analyse : celui de MQRP n’était pas composé uniquement de GMF-R. On peut faire l’hypothèse que les investisseurs non médecins sont davantage intéressés par les GMF-R, qui disposent de plus de ressources (publiques). MQRP, op. cit.
34 Réjean HÉBERT et Marie-Claude PRÉMONT, « Les coopératives de santé : entre compétition commerciale et solidarité sociale », La revue juridique Thémis, vol. 44, n° 3, 2010, p. 273-323, ssl.editionsthemis.com/uploaded/revue/article/4591_273%20323%20.pdf.
35 En 2018, à la suite d’une enquête, la RAMQ avait conclu que les services payants de Bonjour-santé, qui permettent d’avoir accès à des rendez-vous médicaux, étaient illégaux. Cela n’a pas empêché le gouvernement de renoncer à imposer aux médecins l’utilisation de Rendez-vous santé Québec, un site internet public et gratuit de prise de rendez-vous, et d’annoncer en 2020 qu’il « paiera pour soutenir les plateformes privées comme Bonjour Santé », qui continueront néanmoins à facturer l’utilisation de leurs services aux citoyen·ne·s. Une action collective a été autorisée contre le même service en février 2021 et est toujours en cours au moment où ces lignes sont écrites. Amélie DAOUST-BOISVERT, « Bonjour-santé facture des frais illégaux, tranche la RAMQ », Le Devoir, 22 septembre 2018, ledevoir.com/societe/sante/537381/demande-de-recours-collectif-contre-bonjour-sante; Nicolas LACHANCE, « Québec va payer pour Bonjour-santé », Journal de Québec, 19 août 2020, journaldequebec.com/2020/08/19/quebec-va-payer-pour-bonjour-sante; Ugo GIGUÈRE, « Une action collective autorisée contre Bonjour-santé », La Presse, 17 février 2021, lapresse.ca/actualites/justice-et-faits-divers/2021-02-17/une-action-collective-autorisee-contre-bonjour-sante.php.
36 MSSS, Rapport annuel de gestion, 2020-2021, p. 12, cdn-contenu.quebec.ca/cdn-contenu/adm/min/sante-services-sociaux/publications-adm/rapport-annuel-de-gestion/RA_21-102-01F_MSSS.pdf.
37 VÉRIFICATEUR GÉNÉRAL DU QUÉBEC, Rapport du Vérificateur général du Québec à l’Assemblée nationale pour l’année 2020-2021, octobre 2020, p. 90, vgq.qc.ca/Fichiers/Publications/rapport-annuel/165/vgq_automne-2020_web.pdf.
38 Ibid.
39 Ibid.
40 Ibid., p. 88.
41 Ibid., p. 132.
42 Ibid., p. 98.
43 Marie-Michèle SIOUI et Marie-Ève COUSINEAU, « Toujours plus de deux heures d’attente pour voir un médecin à l’urgence », Le Devoir, 27 avril 2022, ledevoir.com/societe/sante/703851/sante-toujours-plus-de-deux-heures-d-attente-pour-voir-un-medecin-a-l-urgence; Marie-Ève COUSINEAU, « Une moyenne de 17 heures d’attente sur civière aux urgences », Le Devoir, 26 avril 2022, ledevoir.com/societe/sante/703542/sante-une-moyenne-de-17-heures-d-attente-sur-civiere-aux-urgences.
44 VÉRIFICATEUR GÉNÉRAL DU QUÉBEC, Rapport… 2020-2021, op. cit., p. 111-116.
45 MSSS, Rapports annuels de gestion, 2014-2015 à 2020-2021.
46 Ibid.
47 Précisons qu’on ne sait pas combien de ces médecins pratiquent à temps plein en GMF.
48 Ce ratio a été calculé en combinant les données sur le nombre de patient·e·s inscrit·e·s fournies dans les rapports du MSSS et celles du Collège des médecins quant au nombre total de médecins en GMF et hors GMF.
49 Philippe HURTEAU et Anne PLOURDE, « Soigner à la chaîne mènera à une impasse », Le Devoir, 1er novembre 2021, ledevoir.com/opinion/idees/644157/sante-soigner-a-la-chaine-menera-a-une-impasse.
50 VÉRIFICATEUR GÉNÉRAL DU QUÉBEC, Rapport du Vérificateur général du Québec à l’Assemblée nationale pour l’année 2015-2016, printemps 2015, p. 31, vgq.qc.ca/Fichiers/Publications/rapport-annuel/2015-2016-VOR-Printemps/fr_Rapport2015-2016-VOR%20-%20Printemps.pdf.
51 Anne PLOURDE, CLSC ou GMF ?, op. cit., p. 9.
-1 CISSS et CIUSSS, op. cit. ; CISSS et CIUSSS, Rapports statistiques annuels, Formulaire AS-478, 2016-2017 à 2020-2021.
-1 Cela est d’ailleurs corroboré par différents témoignages reçus par l’autrice de la présente recherche.
-1 Anne PLOURDE, Plan de refondation…, op. cit.

Photo: Biron groupe santé (Wikipédia)
Faits saillants
- Les ressources financières et professionnelles publiques octroyées aux GMF ont atteint une valeur de 340 millions de dollars en 2020-2021.
- Le modèle des GMF, basé essentiellement sur des cliniques médicales privées dirigées par des médecins, a favorisé la consolidation d’une «médecine inc.» de première ligne, caractérisée par le développement de véritables entreprises médicales capitalistes qui sont en voie de supplanter le modèle traditionnel des petits cabinets individuels.
- Rien n’indique que le modèle des GMF permet d’augmenter la prise en charge de patient·e·s : certaines données indiquent que le ratio de patient·e·s inscrit·e·s par médecin pratiquant en GMF n’a augmenté que de 2 % en 6 ans, et d’autres indiquent qu’il a même diminué de 8 % entre 2014-2015 et 2018-2019.
- Alors que les GMF devraient en principe contribuer à désengorger les urgences hospitalières, au moins 15 % d’entre eux ont conclu des ententes avec des services d’urgence pour que ceux-ci assurent une partie de leurs heures d’ouverture, et plus de 50 % des GMF avec une désignation réseau (les «supercliniques») ne respectent pas les exigences du programme visant le même objectif.
- Le transfert de ressources professionnelles vers les GMF s’est traduit par une perte de services psychosociaux de première ligne offerts en CLSC, qui équivaut à plus de 700000 heures de services de consultation sociale (une chute de 42 % de l’offre de service en CLSC) et à près de 60000 heures de consultation psychologique (une chute de 52 %).
